病例摘要
患者女性,23岁。因左眼视力下降、涩磨就诊。患者于2017年11月6日拟行近视眼矫正手术于解放军第一五九医院眼科就诊,术前视力右眼为0.01,左眼为0.01。双眼睑结膜轻度充血,可见散在滤泡和结石,球结膜无充血,角膜透明。2017年11月22日行双眼飞秒激光小切口角膜基质透镜取出术,手术过程顺利。术后双眼给予妥布霉素地塞米松滴眼液4次/d,连续8 d(每2 d递减1次);0.1%玻璃酸钠滴眼液4次/d。术后第2天双眼视力均为0.6,第7天均为0.8,眼压正常。停用妥布霉素地塞米松滴眼液,双眼给予氯替泼诺滴眼液4次/d、0.1%溴芬酸钠水合物滴眼液2次/d、玻璃酸钠滴眼液3次/d。术后3周(2017年12月13日)双眼视力均为1.0,眼压正常,双眼睑无肿胀,角膜透明光滑,球结膜无充血,氯替泼诺滴眼液降为2次/d。术后1个月后(2017年12月22日)视力右眼1.0,左眼0.8;眼压右眼为13 mmHg(1 mmHg=0.133 kPa),左眼为14 mmHg。左眼角膜中下方可见小点片状上皮下混浊,增加左眼露替泼诺滴眼液次数至4次/d。术后5周(2017年12月31日)患者诉左眼视力下降、涩磨,来院复查。右眼视力0.8,左眼视力0.5。右眼球结膜无充血,角膜中央细小点片状上皮下混浊。左眼球结膜轻度充血,角膜中下方可见点片状上皮下混浊灶,中央上皮缺失,呈点状凹陷,表面清洁无菌苔。怀疑感染,加用左氧氟沙星滴眼液点左眼3次/d,氟康唑滴眼液点左眼6次/d。2018年1月2日复查,右眼视力0.8,左眼视力0.5,右眼球结膜无充血,角膜中央小片状上皮下混浊灶无变化。左眼球结膜充血加重,角膜中下方上皮下混浊灶密度增大,中央上皮缺损区扩大约3 mm×3 mm,表面有菌苔(图1)。角膜刮片未见真菌菌丝。左眼给予氟康唑滴眼液1次/h,并行共聚焦显微镜检查。2018年1月3日右眼视力0.8,左眼视力0.4,右眼球结膜未见充血,角膜中央可见小片状上皮下混浊灶约1 mm×2 mm。左眼球结膜混合性充血,角膜中下方混浊灶密度高,中央上皮缺失成溃疡状,表面有牙膏状菌苔。左眼角膜病灶刮片吉姆萨染色后光镜下可见大量真菌菌丝,未见细菌。取角膜病灶分泌物做真菌培养,并做药物敏感试验。左眼共聚焦显微镜检查结果显示左眼角膜真菌感染(图2,图3)。停用其他眼药,左眼给予那他霉素滴眼液、伏立康唑滴眼液、特比萘芬滴眼液均每10 min 1次,加替沙星眼用凝胶2次/d;右眼继续用氯替泼诺滴眼液2次/d、玻璃酸钠滴眼液3次/d。2018年1月6日可见左眼角膜中下方病灶无扩大,周边上皮有修复趋势,病灶分泌物培养可见黄曲霉菌生长。治疗4周后(2018年1月27日)左眼球结膜充血明显减轻,角膜病灶明显缩小,上皮大部分修复,混浊减轻。2018年1月30日左眼视力0.5,球结膜轻微充血,角膜病灶完全修复,上皮光滑。将左眼抗真菌三联滴眼液用法改为3次/d巩固治疗。2018年2月23日再行共聚焦显微镜检查,未见真菌菌丝,角膜上皮完全修复,角膜纤维化。视力右眼1.0,左眼0.6(图4)。停用抗真菌滴眼液,双眼给予玻璃酸钠滴眼液3次/d。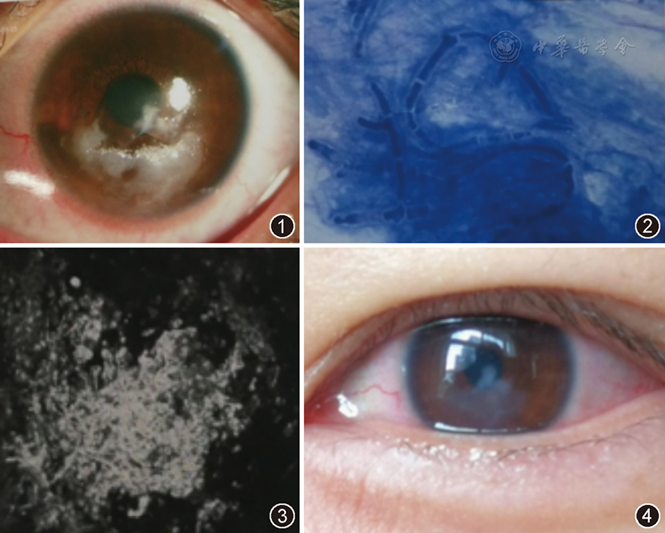
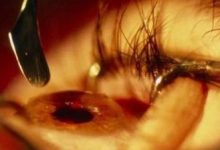
图1:左眼视力下降、涩磨患者双眼飞秒激光小切口角膜基质透镜取出术后40 d左眼外观,可见角膜溃疡,表面苔样坏死灶
图2:光镜下观察左眼视力下降、涩磨患者双眼飞秒激光小切口角膜基质透镜取出术后40 d左眼病灶刮片,可见大量菌丝 吉姆萨染色 ×1 000
图3:激光共聚焦显微镜观察左眼视力下降、涩磨患者双眼飞秒激光小切口角膜基质透镜取出术后40 d左眼病灶标本,可见真菌菌丝 ×800
图4:左眼视力下降、涩磨患者抗真菌药物治疗1个月后左眼外观,可见角膜薄翳形成
讨论
近年来,飞秒激光小切口角膜基质透镜取出术(small incision lenticule extraction,SMILE)在临床广泛开展[1,2,3],但是对其术后感染的病例少有报道。2016年Chehaibou等[4]报道一例SMILE术后2 d双眼肺炎球菌感染,2017年Chan等[5]报道一例SMILE术后5 d溶血葡萄球菌和沃氏葡萄球菌感染。SMILE术中制作角膜帽的过程会与角膜层间留下一个潜在的囊袋,术后感染多先发生于其中(个别病例也可先发生于角膜帽表层)。如果是细菌感染,起病较急,病灶可迅速扩大,但是由于早期感染局限于囊袋内,所以症状可能并不严重,出现体征与症状分离现象。当角膜帽溃疡或深层角膜基质出现感染和前房积脓时症状会明显加重。另外,局部抗菌药也难以渗透到囊袋内的感染部位,不利于控制与清除病原菌,尤其在误诊为弥漫性层间角膜炎时会给予大量糖皮质激素,可能导致感染迅速扩散。
本病例具有以下特点:(1)迟发性:术后1个月发病,病情开始发展缓慢;(2)主要感染灶位于角膜表层(非角膜囊袋内);(3)发病早期诊断为弥漫性层间角膜炎,予以糖皮质激素治疗;(4)迟发因素不明确:患者术后1个月内角膜恢复过程正常,追溯病史未发现明显外伤史,是否为手术过程中所致不能确定。
SMILE术后DLK的发生率约1/62[6]。临床主要表现为角膜瓣层间大面积弥散性白色颗粒样混浊浸润,其确切原因尚未确定。DLK一般无明显的畏光、流泪、眼睑痉挛等刺激症状,给予糖皮质激素后混浊可迅速减轻。因此临床诊断为DLK的患者,如果糖皮质激素治疗效果差或病情加重者应停用糖皮质激素,重点排除感染性病原体。
对于SMILE术后角膜感染的患者应立即采集角膜帽下标本送检微生物培养;暂停用糖皮质激素类药物;根据病原体种类,局部给予1~3种广谱抗菌药或联合抗真菌药物。有前房积脓者应联合全身抗菌药或抗真菌药迅速控制感染;如果是角膜囊袋内感染则应同时采用角膜帽下抗菌药冲洗。如果感染已导致溃疡形成,可考虑行角膜帽切除术,或联合角膜胶原交联进行治疗[5]。
参考文献
[1]Ratkay-TraubI, JuhaszT, HorvathC, et al. Ultra-short pulse (femtosecond) laser surgery: initial use in LASIK flap creation[J]. Ophthalmol Clin North Am, 2001, 14(2): 347-355, viii-ix.
[2]Ratkay-TraubI, FerinczIE, JuhaszT, et al. First clinical results with the femtosecond neodynium-glass laser in refractive surgery[J]. J Refract Surg, 2003, 19(2): 94-103.
[3]SekundoW, KunertK, RussmannC, et al. First efficacy and safety study of femtosecond lenticule extraction for the correction of myopia: six-month results[J]. J Cataract Refract Surg, 2008, 34(9): 1513-1520. DOI: 10.1016/j.jcrs.2008.05.033.
[4]ChehaibouI, SandaliO, AmelineB, et al. Bilateral infectious keratitis after small-incision lenticule extraction[J]. J Cataract Refract Surg, 2016, 42(4): 626-630. DOI: 10.1016/j.jcrs.2016.03.024.
[5]ChanTC, ChowVW, JhanjiV. Collagen cross-linking with photoactivated riboflavin (PACK-CXL) for bacterial keratitis after small incision lenticule extraction (SMILE)[J]. J Refract Surg, 2017, 33(4): 278-280. DOI: 10.3928/1081597X-20170126-01.
[6]ZhaoJ, HeL, YaoP, et al. Diffuse lamellar keratitis after small-incision lenticule extraction[J]. J Cataract Refract Surg, 2015, 41(2): 400-407. DOI: 10.1016/j.jcrs.2014.05.041.
文章来源:中华眼科杂志, 2018,54(8) : 617-618. DOI: 10.3760/cma.j.issn.0412-4081.2018.08.010



























 全飞秒
全飞秒 半飞秒
半飞秒 圆锥角膜
圆锥角膜 学术速递
学术速递

