-
角膜胶原交联技术及临床应用
第一章 角膜生物力学概述
眼球是造物者最为神奇的杰作之一,它是结构和功能完美结合的典范。角膜的组织结构、力学特性是支持、修复与角膜疾病发生机制有关的生物学基础。角膜生物力学(corneal biomechanics)是将力学原理方法应用于角膜生物组织,研究角膜形态与力学性能的一门生物物理学分支。本章主要介绍角膜作为一种生物力学实体的一些特殊的力学特性,即角膜生物力学性能,了解其研究手段和临床测量方法,以及目前在临床中的应用。
第一节 角膜生物力学性能的组织学基础
角膜是眼球外层纤维膜的第一层屏障,组织学上从前到后依次为上皮细胞层,前弹力层,基质层,后弹力层和内皮细胞层。角膜位于眼球前部中央,为透明的横椭圆形且略向前突的组织。角膜的半径并不均匀一致,中央瞳孔区约4mm直径的圆形区近似球形,称为角膜的光学区,其各点的曲率半径基本相等;外的角膜较为扁平,各点的曲率半径也不相同。角膜的曲率半径前表面为7.8mm,后表面为6.8mm。角膜中央部厚度0.5~0.55mm,周边部约1.0mm;11.5~12mm,纵径平均10.5~11mm。在发育过程中,3岁以下婴幼儿角膜略厚于正常成人,6岁后逐渐接近成人水平,老年时厚度又稍有变薄。
角膜胶原交联技术及临床应用
Corneal Collagen Cross-Linking and Its Clinical Application
角膜是一种非常复杂的生物力学综合体,其力学特性取决于组织的微结构和组织整体。角膜上皮细胞在力学中的作用微乎其微,主要是因为该层没有形成连续横向的胶原网络结构。基质层和前弹力层是角膜主要的胶原纤维层,是角膜拉伸强度的主要来源。前弹力层是一层8~12μm厚度的无细胞结构,主要是由多个随机取向的胶原纤维和交联黏蛋白随机组成的连续性致密的透明组织结构。它在生物力学中的作用一直有争议。在正常角膜上进行的拉伸试验表明,去除前弹力层不会明显改变正常角膜的生物力学特性。但是在对圆锥角膜进行组织学研究中,发现存在前弹力层的崩解破坏,而且可以发现缺乏深入前弹力层的正常、横向的桥联胶原纤维。高延展性和低脆性的后弹力层,与角膜基质相比,可以在很大的眼内压范围仍保持很好的延展性,因此在正常眼内压下,该层一直处于松弛状态,对角膜组织强度贡献不大。然而,后弹力层的这种特性,使得即使是在角膜基质被大部分去除后,仍然可以提供足够对抗眼内压的力量,因此在诸如深板层角膜移植的情况下,还可以维持接近正常的前房。
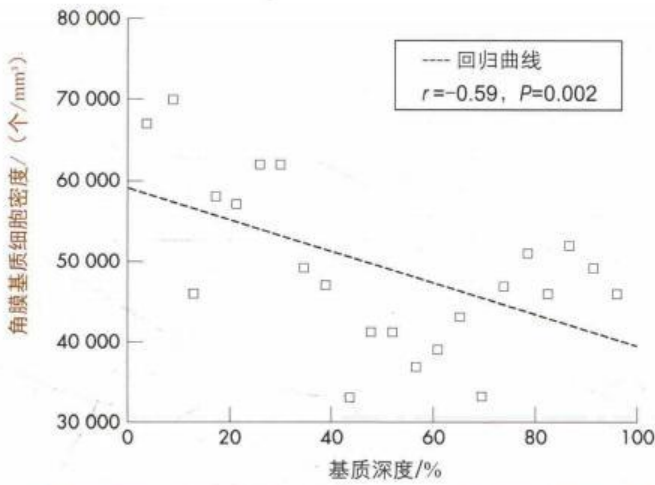
基质是角膜组织最大、最厚的成分,大约由78%的水、15%的胶原、7%的非胶原蛋白、蛋白聚糖和盐所组成。现在认为,角膜基质含有200~250层的致密胶原纤维束,厚1.5~2.5μm。这些板层绝大部分是按从角膜缘到角膜缘的方向,以一定角度层叠在一起的方式排列的,层与层之间互相交织,板层交错但规则排列,与角膜表面平行。这种具有一定方向性的排列在前部基质中更为随机(越来越乱),而且出现更多斜向分支和胶原纤维束间的交织,细胞密度较高;深层基质的纤维排列则相对单一,且细胞密度降低(图1-1)。这在一定程度上解释了深板层基质相对更容易手工板层剥离的现象。层间纤维分支在角膜边缘分布较角膜中央要广泛。临近的胶原纤维束交织,为角膜剪应力和片层之间拉伸载荷的传输提供了重要的结构基础。它分担了板层纤维的拉伸负荷,使得加在角膜上的应力得以分散。另外,胶原纤维在角膜周边部主要是圆周取向,这有利于其在角膜扩张性疾病中继续维持角膜缘的形态。
第二节 角膜的生物力学
一、角膜生物力学性能
角膜可以看作是一个复合材料,它由诸如胶原和黏多糖等不同特性的组织结构相互作用形成,因此具有独特的生物力学性能。角膜生物力学性能主要包括各向异性、非线性、黏弹性等。了解角膜的生物力学性能有利于量化角膜扩张风险和促进角膜模型的建立,对角膜扩张性疾病的诊治及屈光手术等都有很大的意义。
角膜不是一个均质的材料,中央和周边部、前部和后部组织结构及排列都有所不同。同时它又是各向异性的材料,因为它的生物力学特性在各个方向并不一致。这主要与基质胶原纤维在不同位置的排列方向不同有关。非线性指的是应力与应变的关系是非线性的,即两个变量间不存在按比例、成直线的关系。黏弹性为角膜的力学时间依赖性反应,包括滞后、应力松弛和蠕变。当角膜受循环载荷时,加载时的应力-应变曲线与卸载时的曲线并不一致,两者组成的闭合曲线称为滞后环,滞后环的面积为滞后量。应力松弛是指负载作用于角膜时,当应变保持一定时,其应力随时间逐渐减小的现象。蠕变是指当作用于角膜的应力保持不变(比如恒定眼内压)或是重复应力(比如眼脉冲幅度)时,角膜随时间延长继续发生变形的现象,它可能是角膜扩张发生的病理机制。
弹性模量也称杨氏模量,是反映材料刚度的指标,是材料在外力作用下产生单位变形所需要的应力。它是角膜在正常和疾病情况下,理解和预测整体角膜生物力学行为的重要参数。弹性模量(E)=应力(stress)/应变(strain),它可视为衡量材料产生弹性变形难易程度的指标,其值越大,使得材料发生一定弹性变形的应力也越大,即材料的刚度越大(顺应性越差)。拉伸试验测量弹性模量是最经典的测量方法。通过测量一定宽度的离体角膜条带不同负载压力作用下被拉伸的长度,记录应力和应变,再绘制两者的关系曲线,得到的应力-应变的曲线斜率(每单位压力)即为弹性模量。大多数生物材料在小范围内可以表现线性的弹性行为,但大部分是处于非线性应力、应变关系。角膜组织亦然。
图1-2反映了角膜的非线性生物力学性能。从图像上可以看出在非线性区内,曲线开始上升缓慢,表明此时胶原还处于松弛状态;接着曲线变陡,此时大部分胶原纤维已经开始起作用;继续负载压力,材料将会发生塑性反应,比如屈服应变和破坏应变的产生,此时材料已无法恢复到起始没有加载应力的状态。目前报道的弹性模量测量值差异比较大,甚至可以差别几个数量级。这可能与角膜组织来源的差异性、测量手段的不同、负载压力的条件、角膜取材的位置等有关。角膜生物力学另一种经典测量方法是膨胀试验,能模拟正常角膜的生理条件,且不破坏角膜的整体,是比拉伸试验更为接近角膜真实环境的测量手段。但两者都不是在体实验,和真实情况差异还是很大,迫切需要出现新的手段来实现活体角膜生物力学的测量。
CH在圆锥和角膜屈光手术之后通常会降低](Moshirfaret al.,2013)
由力学知识可知,一个弹性材料在拉力作用下会变薄变窄到一定程度。泊松比是在材料比例极限内,由均匀分布的纵向应力所引起的横向应变与相应的纵向应变之比的绝对值,它是反映材料横向变形的弹性常数。角膜组织内间隙完全由液体填充,近似认为是一种不可压缩的材料,泊松比值认为是0.49。实际上,泊松比是反映组织物理学特性的真实指标,并非一个常数。因此它作为变量在圆锥角膜基质变薄和Lasik术后残余基质床变薄中就起到重要作用。
黏弹性是生物软组织材料时间依赖的特征性生物力学反应,大部分生物材料没有黏性行为。正常和扩张性角膜上存在黏性行为的差异,推测这个差异将有利于扩张性角膜的诊断。
剪切强度用来描述抵抗板层层间的相互滑动的力量,主要由胶原纤维间交织和其他基质力量比如板层之间的黏附力组成。相对于角膜的拉伸强度,角膜的剪切力是非常小的,但它可以使得负载在板层之间传递,即拉伸荷载被层间剪切力分散降低。这可能是激光角膜切削后形成远视漂移的发生机制,并和角膜扩张发生有潜在联系。剪切力大小似乎还与年龄相关,而且其具有局部差异性。剪切力最大的位置,大约是在前弹力层,在后部基质中其力量可下降超过40%;不同径向也有差异,周边大于中央,在下方周边部力量最小。这种局部的差异在维持角膜生物力学平衡和扩张性角膜发病机制中起到一定作用。
二、角膜生物力学参数的测量
测量角膜生物力学参数的方法有很多,包括离体测量法和活体测量法。前面介绍的拉伸试验和角膜膨胀试验都属于离体测量相对经典的测量手段。尽管我们已经认识到角膜生物力学在角膜扩张性疾病和角膜屈光手术方面的重要意义,但缺乏合适的在体测试手段仍然限制了它在临床中的应用,亟待有无创的、非侵入性的手段能够应用于临床角膜生物力学的测量。
超声和声波可以作为无损伤的测量角膜弹性模量的方式,在猪眼和捐献者眼球上测量到角膜不同区域硬度的不同。但因为角膜胶原交联(corneal collagen cross-linking,CXL)术后角膜硬度增加,同时导致了角膜上压平压力的增加,而且杨氏模量还与组织的密度和波速的平方有关,所以超声和声波应用于临床的最大挑战是泪膜存在会导致信号的衰减,且尚无商业化的设备来消除该影响。
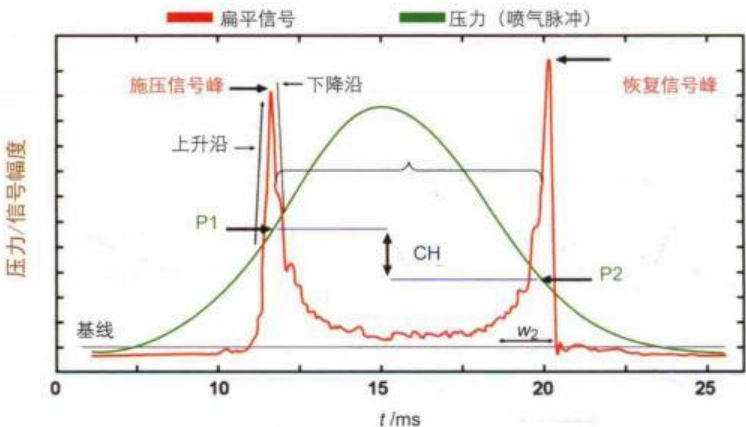
目前广泛应用的商业化设备之一是眼反应分析仪(optical response analyzer,ORA,美国Reichert公司)。ORA最早是用来测量眼内压(intra ocular pressure,IOP)的工具,但是随着它在角膜生物力学测量上的价值,它可以看作是一种实用的非接触式的活体角膜生物力学测量仪。主要原理是通过高速的喷气脉冲,确定角膜在压平和复原时的动态改变,进而计算角膜生物力学参数。它至少可提供两个与生物力学相关的参数:角膜滞后量(corneal hysteresis,CH)和角膜阻力因子(corneal resistance factor,CRF)。CH反映角膜黏性阻力,而CRF反映角膜整体硬度。图1-2显示了一个典型的ORA反应波形。角膜在负载喷气时会产生两次压平反应。一次产生于角膜向内的压平过程中,之后角膜会继续向内凹陷。当内陷的角膜恢复到正常形态的过程中还会有一次向外的压平。两次压平在图中表现为2个波峰,它们分别和空气压力曲线相交得到2次压平时的压力值P1和P2。P1和P2之间的压力差即为CH。CH在黏弹性组织中一直是正值,因为通常第一次压平时的压力值要比第二次高。这可能和能量的损失及角膜弹性阻尼有关。如果只是一个单纯的弹性组织,则通常没有弹性阻尼(在两次压平的压力是一样的),所以没有CH值。高CH值表明在吸收和消耗动能上有更大的潜力,即对形变抵抗力较大。如图1-2表示的,这种黏性滞后将会使压平峰值移向右侧,导致高P1和低P2,最终CH值增加。CRF来源于同样的双压平反应信号,它测量的是角膜整体的弹性抵抗。与CH计算公式相似,只是加了一个经验校正值(CRF=P1-kP2)。因为k总是小于1,所以CRF的值更偏向于第一次压平P1,而与第二次压平P2远离。P2受材料黏性特性影响大。除CH和CRF,ORA还报告了两个IOP值:IOPg和IOPcc。IOPg是Goldman相关的IOP,来源于P1和P2的平均值。IOPcc是角膜补偿后的IOP,它和传统的眼压计得到的IOP相比,与角膜生物力学相关性弱。因此,IOPcc在Lasik术后角膜扩张或是CXL术后的IOP测量上更有优势。因为角膜生物力学性能的改变会导致IOP测量上的误差。CH和CRF在圆锥角膜中值偏低,表明了在这类患者中角膜黏性阻尼和角膜整体抗压能力下降,且下降的幅度与病情严重程度相关。但是对于轻度或是顿挫型圆锥角膜(formefruste keratoconus,FFKc)就不能仅仅靠CH或是CRF值进行判断。虽然CH和CRF在屈光手术术前判断角膜扩张风险的作用还不明,但是ORA是第一个临床生物力学测量的商业化仪器(表1-1)。
表1-1 眼反应分析仪ORA的基本参数及其意义
| 参数 | 计算式 | 意义 |
|---|---|---|
| Goldman相关IOP (Goldman-correlated IOP,IOPg) | (P1+P2)/2 | 双向压力测量的平均值 |
| 角膜补偿眼压 (corneal-compensated IOP,IOPCC) | 厂家专利计算式 | 与角膜滞后量和中央角膜厚度相关性弱,在Lasik术后几乎无变化 |
| 角膜滞后量 (corneal hysteresis,CH) | P1-P2 | 代表角膜黏弹性阻尼效应 |
| 角膜阻力因子 (corneal resistance factor,CRF) | P1-kP2 | 代表角膜的整体阻力 |
| 波形指数 (waveform score,WS) | 厂家专利计算式 | 可靠性系数,范围0~10,数值越大数据越可靠 |
6
目前ORA的缺陷主要是地区差异和喷气脉冲的不同,使得很难在不同中心直接比较生物力学参数的差异。同时,ORA测量的变量与传统的生物力学弹性模量之间需进行相关转换,但相关关系未明。另外还有很多研究表明,CH和CRF在CXL治疗圆锥角膜后并没有发生改变,尽管普遍认为在治疗后这些值应该会上升。这种假设推断,反映目前对于CXL效应的理解过于简单,而且假定了ORA测量变量是反映治疗效应最好的度量手段。ORA波形反应图像包含了CH或CRF不能完全反映的附加信息,在一些CXL治疗的患者有明显的ORA波形改变。因此在今后研究中,需要更多了解波形信号特征,进而了解其诊断价值来提高ORA的敏感性和特异性。
现在有另一种设备CorvisST(德国OCULUS公司)引入一个相似的喷气脉冲,但是没有在喷气过程中测量压力值之间的改变,而是利用高速Scheimflug相机记录角膜二维的水平径向的形变。从这些图像中了解角膜的特征性形变,可以比仅仅在ORA压平反应获得的参数中得到更多有关角膜生物力学的信息。
其他新兴的测量方法包括干涉测量法、光学相干弹性地形图和剪切波弹性成像技术。这些手段在不同程度上提供更多的角膜在空间改变上的信息,可能对早期圆锥角膜有诊断价值或是对建立特异的计算机模型有好处。因为将角膜负载压力和角膜成像技术结合在一起可以从不同的角度反映角膜生物力学状态,今后的研究方向聚焦于该如何针对特定临床问题选择合适的测量手段。
三、角膜对屈光手术的生物力学反应
很多种因素与术前角膜生物力学状态相关,角膜屈光手术中对角膜组织的破坏也会影响角膜生物力学性能。亲水性角膜基质黏多糖使得在整个基质被压缩产生50~60mmHg(6.67kPa~8kPa)负性基质内液体压力。IOP表现在角膜上是一个分散的、径向向外的压力,同时是一个对角膜板层的压力。它通过压缩基质蛋白多糖还可以起到对角膜基质水肿的抵抗作用。角膜水肿还与泪液增发,表皮、内皮的屏障功能和活跃的内皮细胞转运之间的平衡相关。板层之间黏附力提供更多在角膜水肿过程中对抗纤维空间扩张的作用。黏附力在周边和上方角膜具有相对大的强度。这预示着在中央偏下方易发生圆锥角膜和导致准分子激光切削与瓣膜制作后引入高阶像差。
在PRK,PTK,Lasik和其他涉及中央角膜切削的其他手术,会切断圆周角膜的板层。在角膜生物力学中,弹性壳模型常假设角膜缘是固定的。角膜切削后,IOP的径向压力会导致角膜向前方突出,角膜变陡。然而,中央角膜切除同样也会放松在周边板层残留区域内板层间的张力,将会降低局部的对水肿的抵抗能力,进而导致周边区域角膜变厚。周边基质变厚和因板层的破坏导致角膜缘回旋,将在完整的底层板层产生向心的压力。这种横向应力将会导致中央变平和远视漂移。该变平效应被PTK术后发生远视漂移所证实,且这种效应超过了在前部基质切削导致中央变陡的趋势。然而深层次的切削,将会导致平衡朝向角膜变陡的趋势。残余基质床的生物力学特征,毋庸置疑是有个体差异的,最终导致角膜扩张的深度即变陡效应超过变平效应的深度值也是不一样的。
角膜扩张的临床危险因素包括年龄轻(角膜弹性模量与年龄呈正相关)、高度近视的切削,角膜地形图的异常,残存角膜基质床少等。在临床上推荐的残留基质床至少要250~300μm,这个没有考虑到角膜的生物力学性能,而这个因素是独立于角膜厚度的。正常的角膜厚度也有可能发生圆锥角膜和在一些基质床小于250μm的角膜却长期都可以保持稳定都证实了这一点。
Lasik手术比表面切削对角膜生物力学的影响更为复杂,因为它除了光切削角膜组织,还存在制作角膜瓣的影响。与表面切削相比,它整体切削的组织深度要深,将会打破远视效应和陡峭效应之间的平衡,使得中央角膜变得薄弱。Lasik手术切削位于深层的后基质,使得角膜上的应力重新分配到了角膜细胞密度更低、胶原交织更少、胶原/体液比值更低的区域。机械板层刀制作半月形的瓣与平面皮瓣(角膜厚度一致)相比,破坏了更多的板层,可能导致更多的生物力学性能的改变。飞秒激光制作更薄的瓣膜,可能对生物性能损害会更少。从这点上看,飞秒激光要优于板层刀制厚瓣的Lasik手术。表面切削很少会导致角膜扩张,这提示该术式对生物力学性能影响更小,尤其考虑到在行表面切削的患者选择上,多为角膜偏薄、角膜曲率不太规则的患者。表面切削和飞秒激光可减少发生角膜扩张的风险,在生物力学方面有明显优势。另外切削模式也是一个影响角膜扩张的因素。近视切削治疗,将在角膜最薄的区域即中央角膜处进行,而远视治疗则涉及角膜厚度更厚的旁中央角膜。比较近视和远视Lasik手术,控制切削量和瓣膜的大小等混杂因素后,发现在近视组CH和CRF改变较远视组要大。这与临床观测到角膜扩张多发于近视组而很少发生在远视组的现象是一致的。
四、角膜计算机模型的临床应用
圆锥角膜是以中央和旁中央角膜变薄前突为特征的非炎症性角膜扩张疾病,病因未名,一般双眼发病。在生物力学方面,圆锥角膜比正常角膜硬度更低。顿挫型圆锥角膜,即所谓的不完全圆锥角膜的角膜硬度比正常角膜低,本身的力学特性很不稳定,裂隙灯检查体征不明显,检影时具有剪动现象,但是存在典型的地形图改变即斜轴的不对称领结样图像。在ORA测量圆锥角膜和正常角膜的生物力学性能比较实验中,发现圆锥角膜的CH和CRF明显低于正常角膜。而角膜胶原交联术使层间胶原纤维交联增多,增加角膜硬度来阻止圆锥角膜的进展。交联术后角膜硬度增加300%,胶原纤维直径增加12.2%,产生高分子胶原聚合物增加了角膜的化学稳定性,这些变化有效阻止了圆锥角膜的进展。
角膜数学模型,从概念模型到计算机模型,汇集了角膜结构、生物力学和光学等领域的理论。对于角膜交联术,建立角膜模型的目的是为了进一步了解圆锥角膜的发病机制,对角膜扩张的风险进行预测以及不断优化交联技术。了解复杂程度较高的组织如角膜时,通常会用到有限元分析方法。角膜及其周围组织可以看作是由一系列小的互连的子域组成,它们相互关联形成密切联系的网络结构,各自有着自“节点”,通过节点到节点的迭代,最终得到整个结构的信息。计算机模型的预测价值取决于输入的角膜参数信息以及假设的准确和合理性。随着高分辨率成像技术的开展,使得准确获得和测量角膜几何参数成为可能,对角膜计算机模型的建立非常有利。
有限元模型分析用于模拟分析RK,PTK,PRK,Lasik等屈光手术术后效果以及圆锥角膜的生物力学改变。近年常见利用二维全眼球模型分析Lasik术后效果的报道。有学者评价了近视Lasik手术在一定范围内角膜生物力学属性变化对术后效果影响的敏感性。二维的有限元模型设定除了角膜生物力学属性不同,其他方面上都是一致的,模拟近视Lasik手术矫正2D到8D的屈光不正。在硬的角膜上,会观察到中央角膜变平的效应,程序化切削模式将会导致轻度过矫。在软的角膜上则相反,角膜生物力学将会使得角膜变陡,抵消了预设的近视矫正,并导致欠矫。欠矫的程度随着矫正度数增高,眼内压增加而增加。在这两种情况下,Lasik术后中央前房深度将会增加,但是软的角膜上增加会更多。随着眼内压增加,在软的角膜上前房深度进一步增加,而在硬的角膜上则会下降。这个结果表明角膜地形一致但角膜生物力学性能不同,软的角膜有角膜向前移位的倾向并最终导致屈光术后欠矫。这个发展在临床上十分重要,这是一个明确的角膜扩张的风险因素。同时可以解释为什么老年患者易过度矫正,因为这部分人群角膜偏硬。另外这类研究也第一次从生物力学角度解释了角膜在CXL术后会变平的原因。总而言之,角膜变硬,IOP介导的角膜应变将会远离中央偏硬的区域而逐渐偏向角膜缘,最终导致中央角膜变平。
因此,CXL治疗角膜扩张是一个历史性的进步,它将角膜组织结构、生物力学性能以及视功能紧密联系在一起。而个性化的角膜模型及有效的分析方法对理解角膜扩张机制和风险评估以及改进CXL技术的有效性具有重要意义。
角膜胶原交联技术及临床应用
Corneal Collagen Cross-Linking and Its Clinical Application
第三节 角膜扩张性疾病
角膜扩张性疾病包含了一系列疾病,包括原发性扩张如圆锥角膜、透明样边缘变性等,以及继发性扩张如准分子激光术后的角膜膨隆。正常角膜由规则的圆顶形结构逐渐发生局部变薄扩张,即使在正常的眼内压下也发生锥样膨隆或前突。角膜的变薄首先发生于基质层,进而导致角膜纤维胶原网络遭到损害。角膜的局部膨隆导致散光,随着病情进展逐渐出现视力下降、矫正不良、视物扭曲变形、虹视等,极大影响生活,严重者可致盲。
圆锥角膜是最常见的角膜扩张性疾病,通常发生于青少年,是一种慢性的、进展性的、非炎症性的角膜变薄扩张。圆锥角膜的发病率相对较低(约1/1750),其发病率无性别或种族差异,但近年随着群众对疾病的认识及诊断水平、经济发展水平的提高,在我国患病人群有逐年增多的趋势。圆锥角膜的发病机制学说较多,观点尚不统一,但越来越多的证据支持圆锥角膜可能是众多因素共同作用的最终表现。圆锥角膜多数单独存在,但可能与一些眼部及全身疾病有关或同时存在,如变应性结膜炎、长期佩戴角膜接触镜、视网膜色素变性、蓝色巩膜、21三体综合征,Turner综合征及结缔组织疾病(如马方综合征等)。约10%的圆锥角膜患者具有明确家庭遗传史。角膜中蛋白水解酶的活性增高,其抑制物的活性降低,导致角膜基质蛋白的降解,继而引起角膜厚度下降及生物力学稳定性的破坏。
透明样角膜边缘变性(pellucid marginal corneal degeneration, PMD)较圆锥角膜罕见,也是双眼发病,但男性多见,男女比例约3:1,发病年龄较圆锥角膜为晚,10~20岁和 40~ 50岁者多见,病因不明,其真实发病率也并不十分清楚。 PMD一般累及下方周边角膜(比例约85%),而非旁中央角膜,累及上方周边者约15%,病灶为新月形,常见于5点到7点位置。PMD的早期可表现为规则散光,矫正视力基本正常。晚期视力下降,角膜水肿甚至出现自发性穿孔。其角膜地形图可表现为“鳌状指”样改变,但不具有特异性。实际上,这类地形图也可出现在圆锥角膜或球形角膜中。
屈光术后角膜扩张相对较少见,但对患者视力、生活、心理等影响更为显著。Seiler等在1998年首先报道了Lasik术后的角膜扩张。Lasik术后角膜扩张的发病率自0.04%~0.6%不等,超过一半的屈光手术医师在自己的屈光手术患者中出现至少1例手术后角膜扩张。实际上,我国近年屈光手术量逐年增加,患者数量基数十分庞大,此类医源性角膜扩张的实际数量并不少。其发生时间一般在术后1月至4年,一半以上的患者发生于术后1年内。有学者报道此类患者有35%最终需要接受角膜移植手术。RK,PRK等术后也有类似报道。术前细致而详尽的检查评估是减少其发病的重要环节,尽早发现术后角膜扩张的危险因素,包括已存在的圆锥角膜或PMD、角膜外伤病史、高度近视、角膜偏薄等。
圆锥角膜、PMD及屈光术后角膜扩张的处理取决于疾病的严重程度和视力、不规则散光的程度。轻症者可使用框镜矫正或散光型软性接触镜。但随着疾病的进展,角膜不规则程度逐渐增加,一般需应用硬性透氧性角膜接触镜(rigidgaspermeable contact lens,RGP)方可矫正。若病情进一步发展,或角膜发生瘢瘢痕而视力低下,20%的患者最终需要角膜移植。上述的处理手段虽然在一定程度上矫正视力,但无一能够抑制角膜扩张的发展。而近年出现的角膜交联手术是唯一被认为具有延缓、阻止甚至在一定程度上逆转角膜扩张的治疗手段。
(李程 廖娜)
参考文献
Alastrue V, Calvo B, Pena E,et al.,2006. Biomechanical modeling of refractive corneal surgery[J]. J Biomech Eng,128(1):150-160.
Bryant MR, Campos M, McDonnell PJ, 1993. Finite element analysis of corneal topographic changes after excimer laser phototherapeutic keratectomy[J]. Invest Ophthalmol Vis Sci, 31(suppl):804.
Bryant MR, McDonnell PJ, 1996. Constitutive laws for biomechanical modeling of refractive surgery[J]. J Biomech Eng,118(4):473-481.
Carvalho LA, Prado M, Cunha RH,et al.,2009.Keratocenus prediction using a finite element model of the cornea with local biomechanical properties[J]. Arq Bras Oftalmol, 72(2):139-145.
Chakravarti S, Magnuson T, Lass JH,et al.,1998. Lumican regulates collagen fibril assembly:skin fragility and corneal opacity in the absence of lumican[J]. J Cell Biol, 141(5):1277-1286.
de Medeiros FW, Sinha-Roy A, Alves MR, et al., 2010. Differences in the early biomechanical effects of hyperopic and myopic laser in situ keratomileusis[J]. J Cataract Refract Surg, 36(6):947-953.


