
基本情况
患者,女,18岁,术前检查无异常,综合考虑患者自身需求及眼部条件,选择行双眼TransPRK手术,手术顺利,术后常规用药。
术后情况
睑裂紧,角膜上皮愈合延迟,术后10天摘除绷带镜。
术后2周,双眼角膜弥漫点状上皮糜烂,合并MGD,右/左眼裸眼视力分别为0.6、1.0,予以重新配戴绷带镜及调整用药。
术后3周,双眼角膜上皮糜烂及MGD较术后有所好转,但瞳孔区欠佳,右/左眼裸眼视力分别为0.4、0.6,此时最佳矫正视力均能达到0.9,更换绷带镜及继续用药。
术后4周,患者各方面体征均有所改善,右/左眼裸眼视力均为0.8,分析此患者可能是由于术后角膜神经支配受损、泪液分泌减少、角膜表面不规则、点状上皮糜烂、持续性角膜上皮缺损、长期慢性局部用药导致的神经性营养性角膜病变,因此继续配戴绷带镜,常规用药,增加无防腐剂人工泪液点眼量。
术后5周,患者主诉双眼剧烈疼痛、有异物感、畏光、流泪3天,检查绷带镜在位(配戴近3周),右/左眼裸眼视力分别为0.6、0.05,且验光无显示。
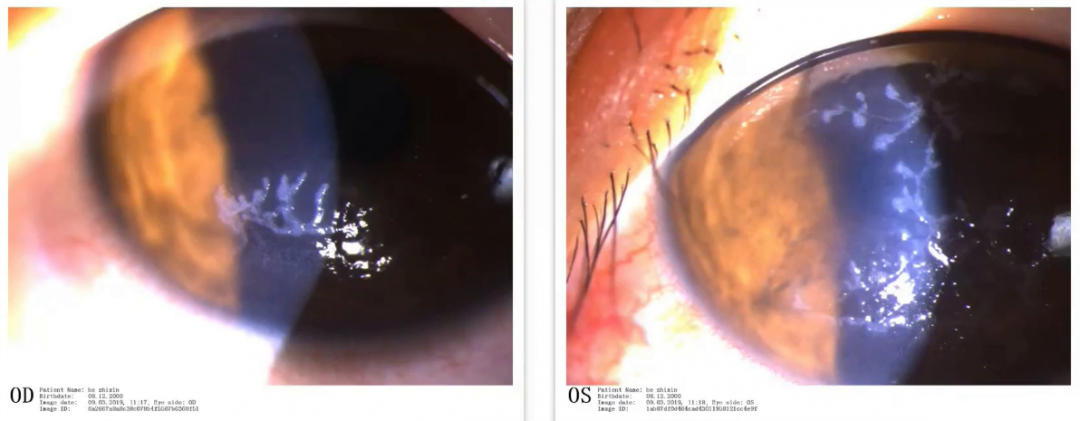
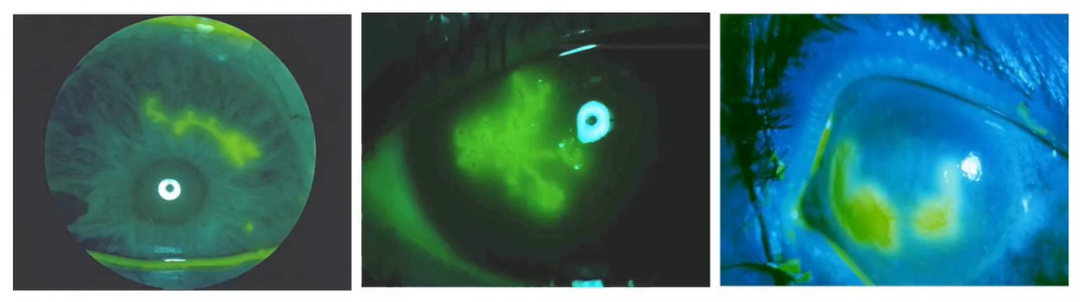
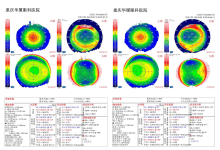
裂隙灯观察左眼病变区已累积到瞳区,明显影响视力。
临床诊断

通过进一步检查帮助确诊:
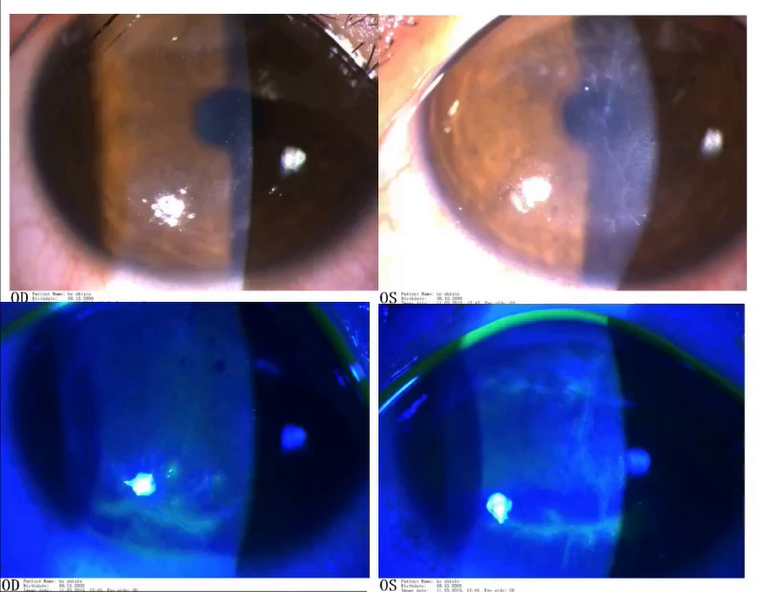
荧光素钠染色显示病变呈树枝状改变,分支状、线状病变伴末端膨大,局部可见融合后的地图状角膜上皮病变区。
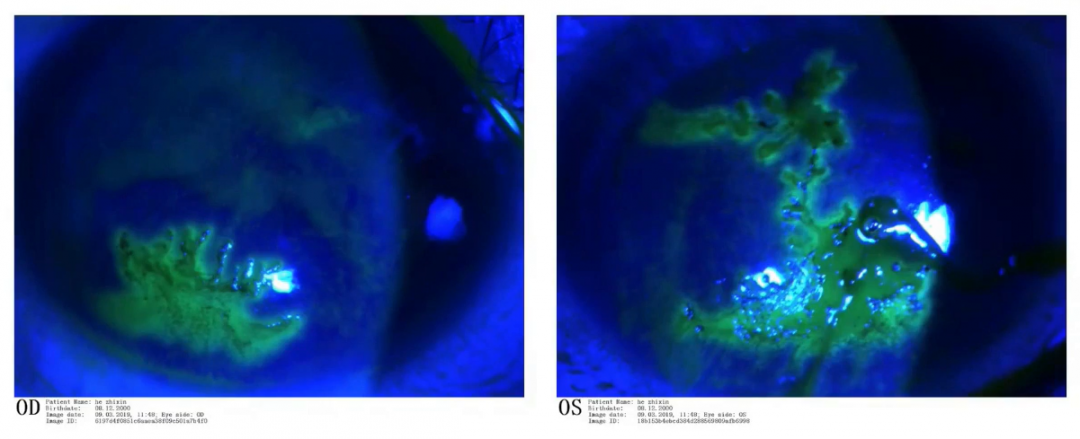
共焦显微镜显示上皮细胞水肿,基底细胞水平见大量活化朗格汉斯细胞,上皮下神经丛密度降低,前基质细胞活化,并可见炎性细胞聚集,深基质及内皮细胞大致正常,未见阿米巴感染。

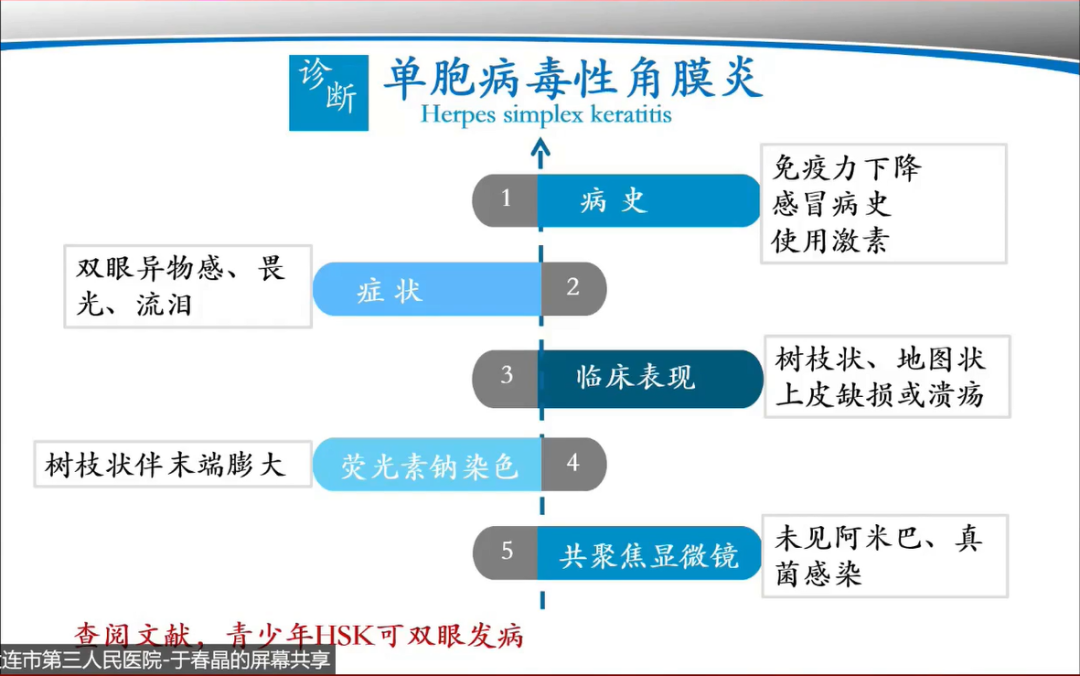
此时进行回顾分析,并再次询问患者近期病史:a)备考阶段 b)学习压力 c)熬夜 d)泌尿系统感染 e)15天前感冒 f)近3天口服布洛芬 g)否认全身病史
因此初步诊断患者为单胞病毒性角膜炎。
治疗方案
a)急诊入院
b)摘绷带镜
c)暂停局部激素用药
d)更昔洛韦凝胶 Q2h 双眼
e)加替沙星眼用凝胶 Qid 双眼
f)包扎双眼,减少眼部活动
g)注射用更昔洛韦0.25g+0.9%Nacl注射液100ml Bid ivgtt
术后情况
住院治疗1日,患者自诉畏光流泪异物感刺激症状明显减轻,查体发现球结膜充血减轻,角膜上皮病变区局限、浸润范围缩小。
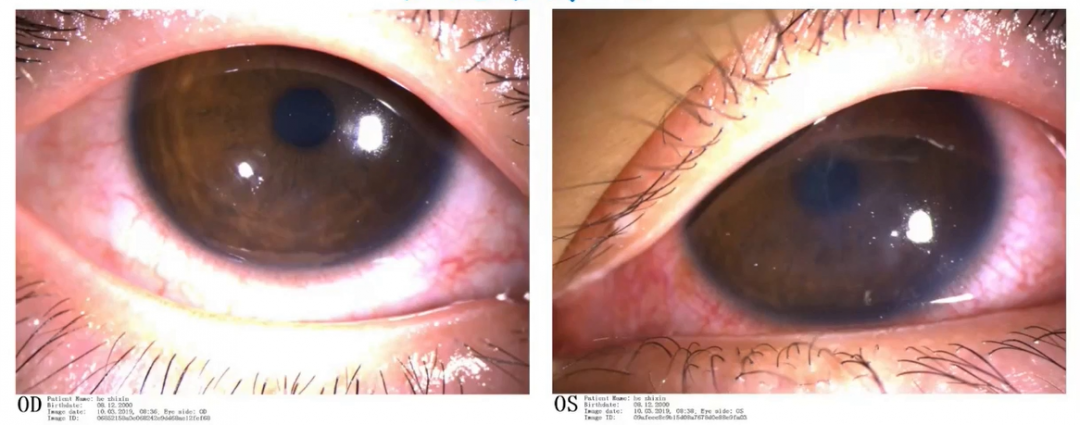
住院治疗2日,患者主觉症状及眼部体征进一步好转。
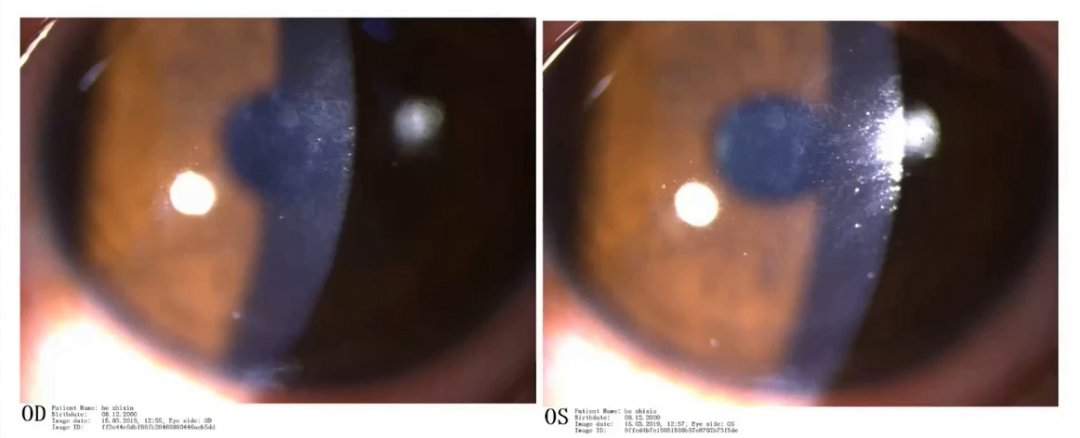
住院治疗6日,树枝状改变不明显,呈局部小片状浸润灶,此时改为口服泛昔洛韦片。
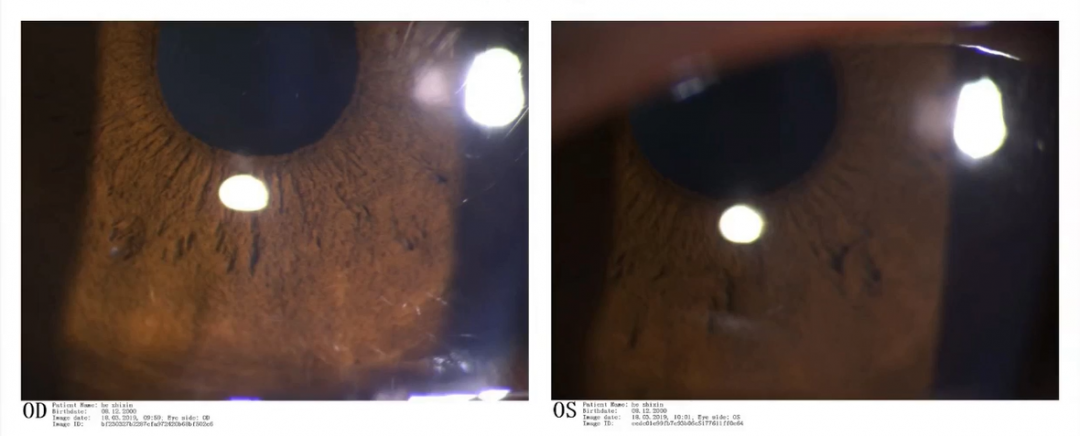
住院治疗9日,右眼下方可见上皮下点片状混浊约3×2pi,左眼近瞳孔区5×4㎜范围内多处小片状混浊。患者无不适主诉,角膜基质无水肿。此时患者出院。
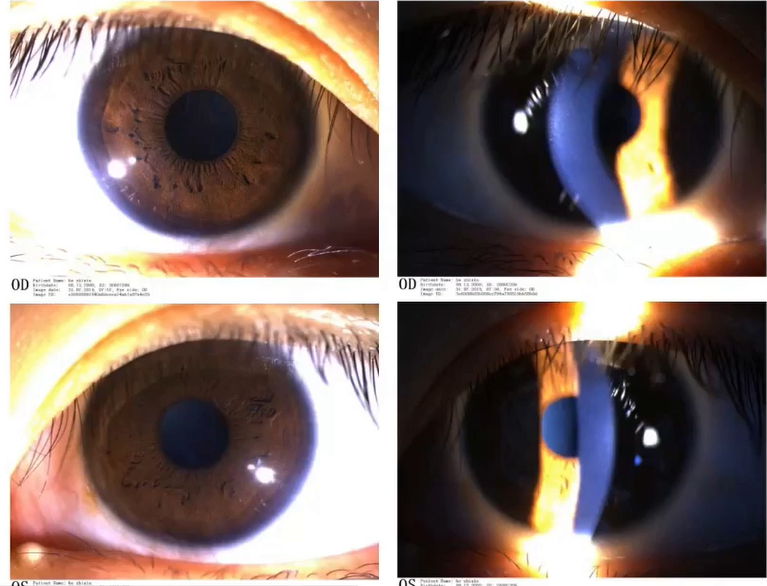
治疗12日,可见局部浅基质瘢痕,调整治疗方案以抑制瘢痕:0.02%氟米龙2次/日、更昔洛韦4次/日、爱丽6次/日、Vit C口服、泛昔洛韦口服。

抗病毒治疗1个月(术后2个月),双眼角膜透明光滑,右/左眼裸眼视力分别为1.0、1.2。

术后6个月,双眼角膜光滑、透明、无瘢痕,双眼裸眼视力均为1.2。
TransPRK术后HSK发病原因

HSK特征性临床表现为树枝状上皮缺损或溃疡、地图状溃疡。
小结

大连市第三人民医院眼科副主任医师,辽宁省生命科学学会眼科学眼视光与屈光手术专业委员会委员,中国校园健康行动护眼亮眼工程科普志愿者,参与省级、市级、委级课题6项,主持参与高新技术4项,发表核心、国家级论文数十余篇,国内眼科大会发言多次,擅长各种角膜屈光手术。
本篇文章来源于微信公众号: 阿玛仕FAMILY


























 全飞秒
全飞秒 半飞秒
半飞秒 圆锥角膜
圆锥角膜 学术速递
学术速递

