3 本次入院手术眼:左眼
术前专科情况


术前iTrace检查
术前DLI报告

患者术前DLI值为2.92(低于3),全眼(右上图)视觉质量问题主要来源于眼内(中上图),矫正角膜散光后,角膜(左上图)成像清晰。混浊地形图(中下图)整体偏蓝,部分区域偏蓝白色,代表晶状体有些许混浊(与专科检查情况相符)Grade值为2.5。
术前MTF图
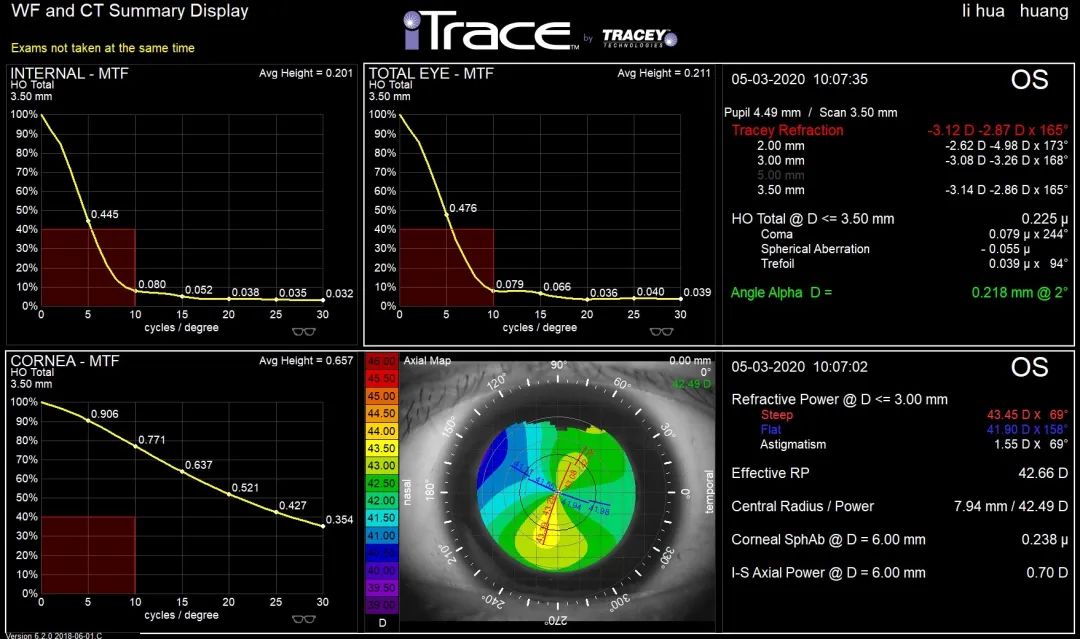
该患者矫正低阶像差以后,全眼MTF曲线走向与眼内一致,角膜MTF曲线整体走势平缓。
术前RMS柱状图
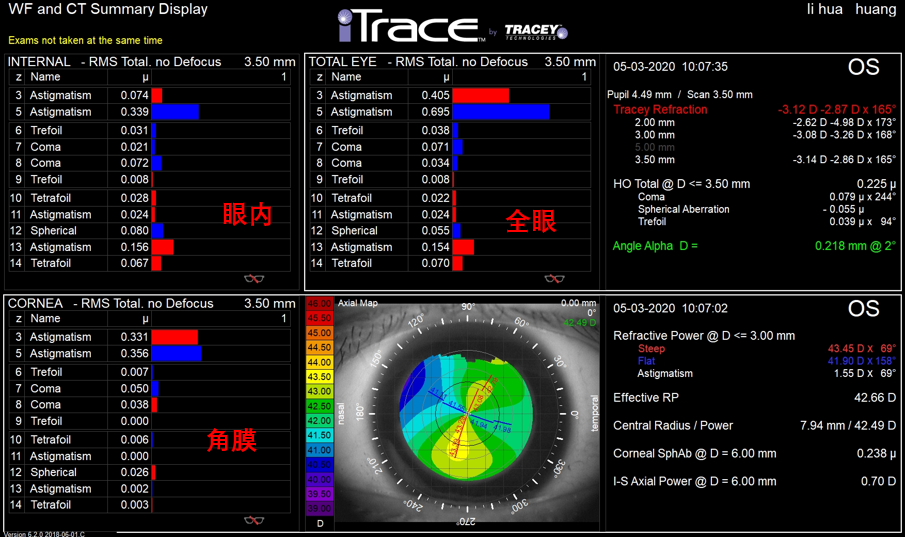
该患者全眼像差以散光为主,高阶像差为0.225,存在由高阶像差带来的一定视觉质量问题,全眼高阶像差来源主要来源于眼内,且角膜存在明显散光像差。通过IOL Master和角膜地形图Pentacam HR的数据了解到角膜散光约为1.70D顺规散光。
角膜曲率

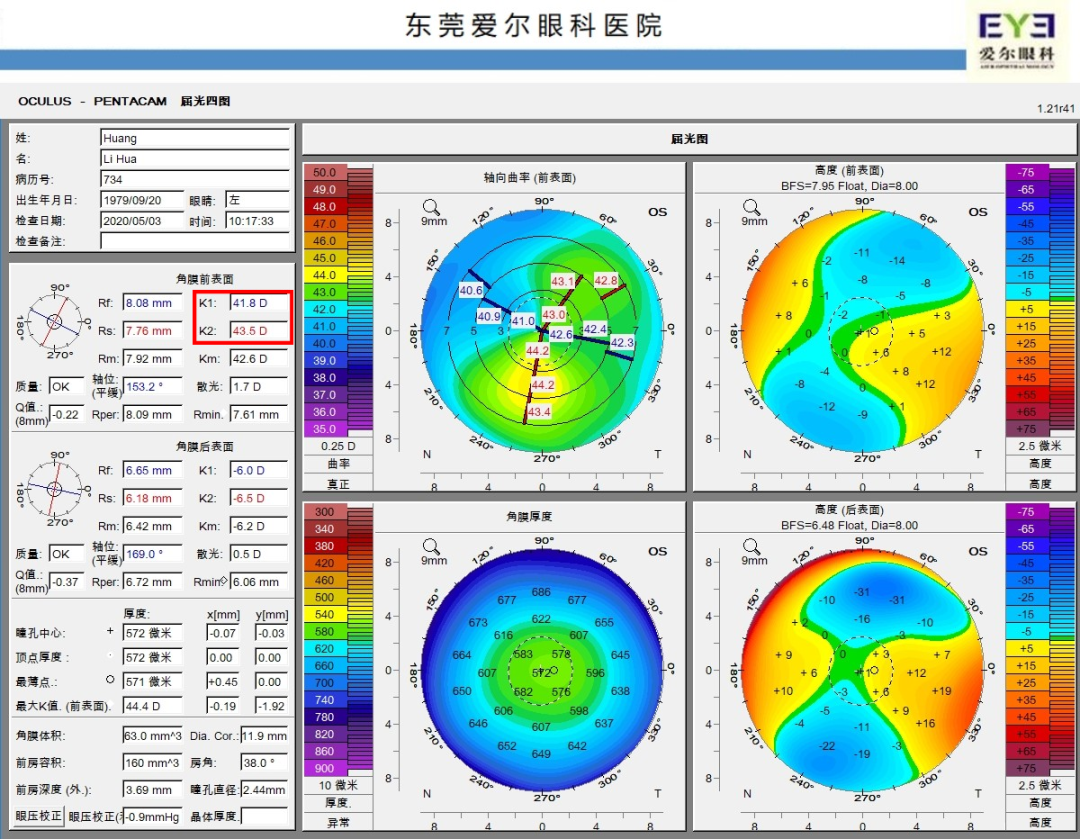

其他设备检查角膜曲率和轴位与iTrace基本一致。
术前IOL选择报告
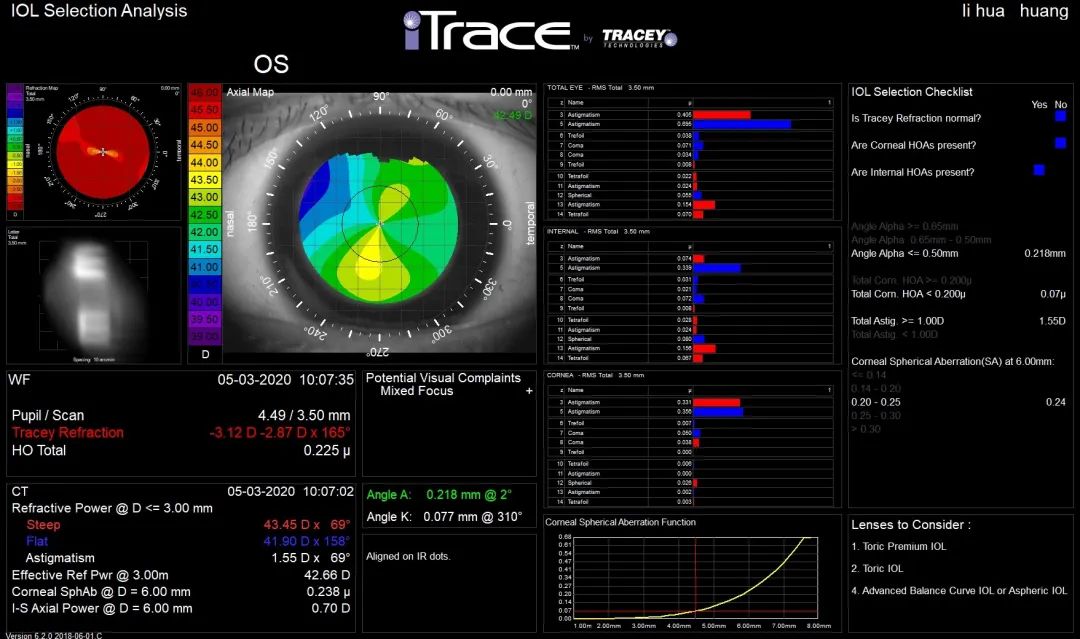
在此界面可了解到:患者自然暗室下瞳孔为4.49mm,角膜高阶像差为0.07u(<0.2um),6mm角膜球差为0.24um。Kappa角为0.077mm,Alpha角为0.218,都小于0.3mm。



■左眼手术方案设计:FLACS + (+2.50)散光双焦点(Alcon)
术前Toric Planner报告
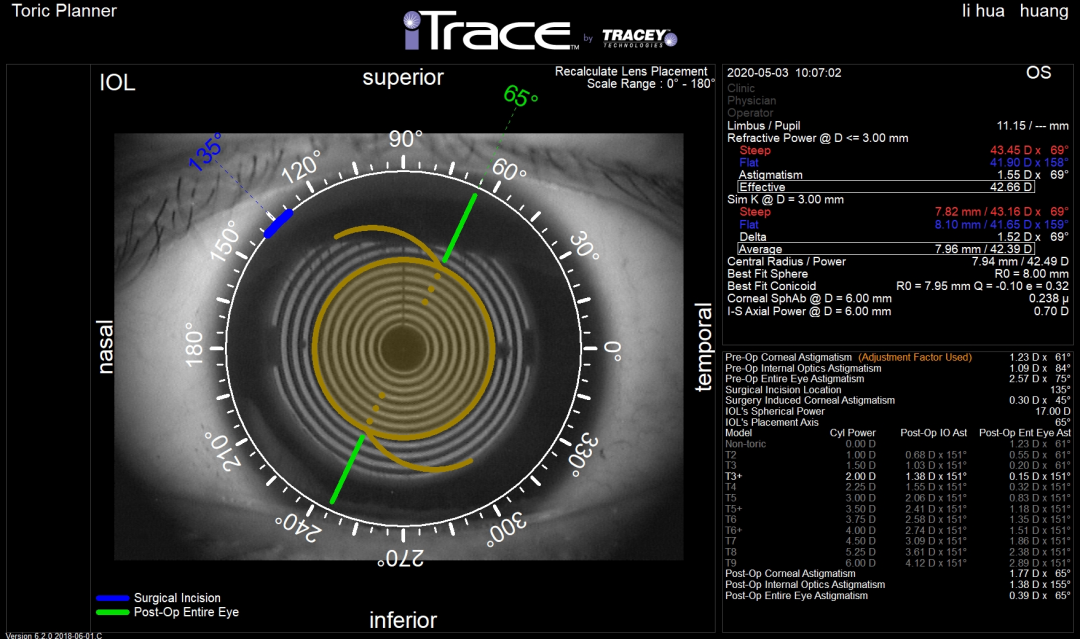
使用iTrace Toric Planner进行散光IOL规划:若选择柱镜为2.25D的IOL,理论术后残余散光为0.32D轴向为151°(逆规);若选择柱镜为2D的IOL,理论术后残余散光为0.15D轴向为151°(逆规);若选择柱镜为1.5D的IOL,理论术后残余散光为0.2D轴向为61°(顺规)。
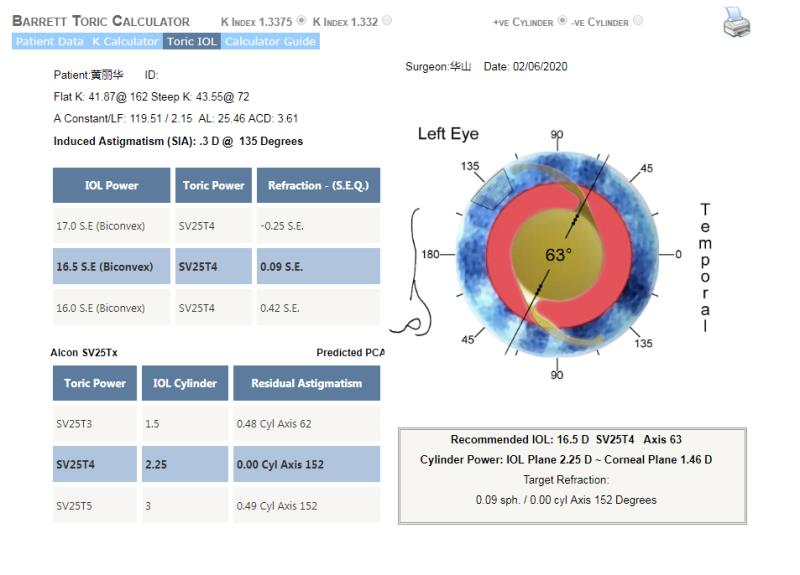
通过Barrett Toric Calculator公式进行计算,若选择2.25D IOL,残留散光为0;若选择1.5D的IOL,残留散光为0.48D轴向为62°(顺规)。
最终选择Barrett公式推荐,选择植入Alcon +2.5D SV25T4 17.0D,术后保留SEQ:-0.25D

术后情况
远:1.0 ,中:0.63 , 近:0.5
远:1.5 ,中:1.2 , 近:0.8
-0.25DS -0.25DC*63°

术后视觉质量
术后DLI报告
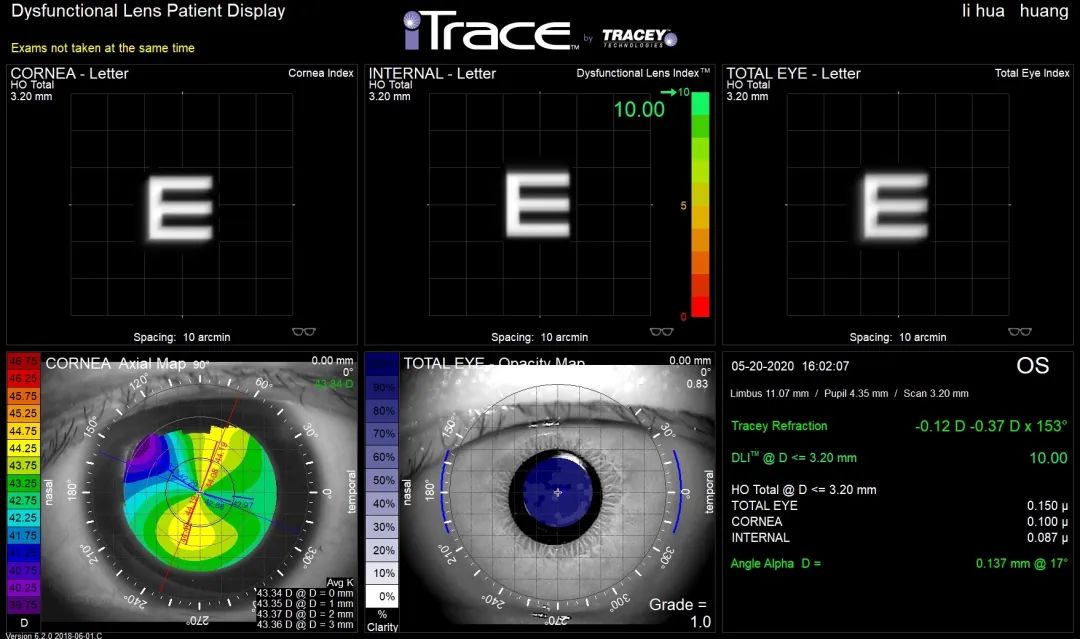
此时眼内DLI值为10,较术前2.92,有较大提升,可看到全眼视觉质量较术前明显变清晰。
术后RMS饼状图
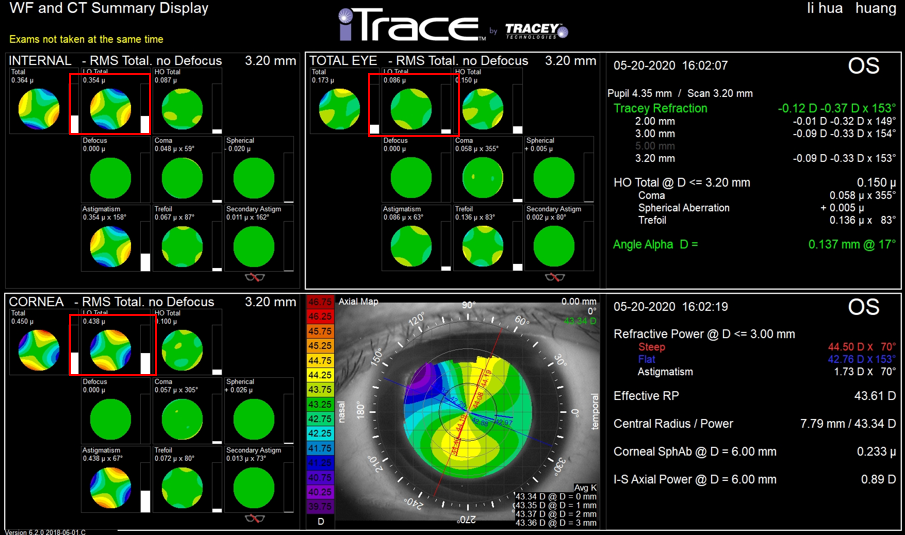
此时可发现角膜(左下红框)和眼内(左上红框)皆有散光,但二者相互抵消,故全眼散光较小(右上红框)。
术后Toric Check报告
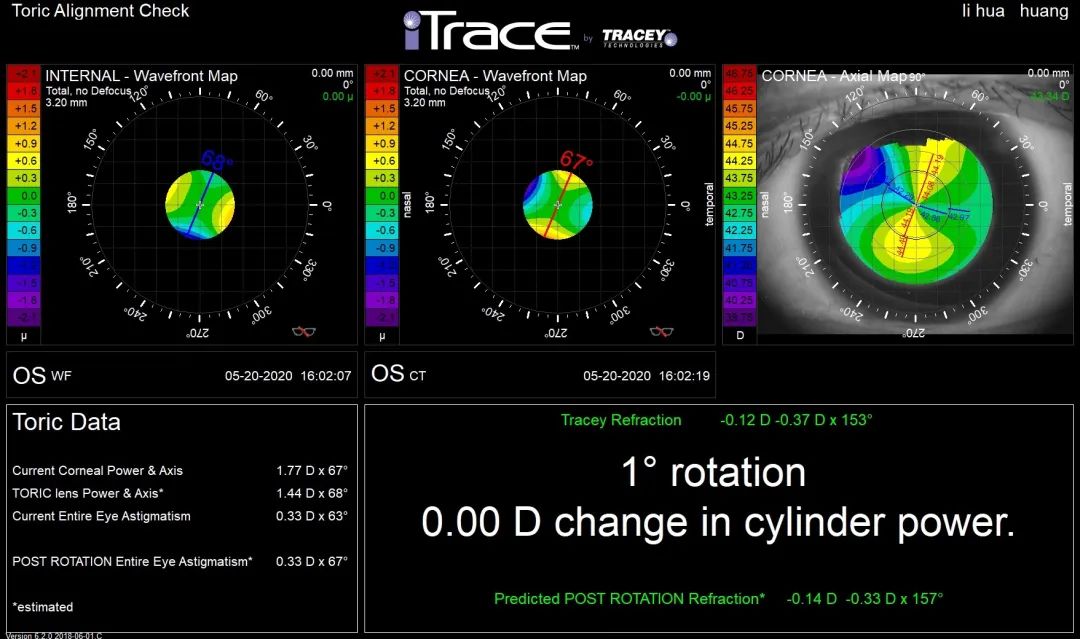
通过此图可发现,该患者IOL轴向在最理想轴线上,未发生旋转,故不需对IOL进行二次调位手术。


通过此病例,可发现iTrace在屈光性IOL植入过程中,可在术前进行规划,术后进行分析对比。搭配医生高超的手术技巧和综合分析,能更好地确保屈光性IOL植入无忧。
本篇文章来源于微信公众号: 科林专业化购买无牵挂






























 全飞秒
全飞秒 半飞秒
半飞秒 圆锥角膜
圆锥角膜 学术速递
学术速递

